A dieta para gastrite costuma ser uma das primeiras preocupações de quem começa a sentir queimação, dor na boca do estômago, empachamento ou mal-estar depois das refeições.
Só que, na forma como o Dr. Andreas Koszka enxerga esse quadro, alimentação importa muito, mas não resolve a conversa sozinha.
Antes de sair cortando tudo, ele costuma organizar uma pergunta central: isso é mesmo gastrite ou o sintoma está apontando para outro problema digestivo?

Esse cuidado faz parte da base da prática dele, que une investigação clínica cuidadosa e indicação de tratamento a partir do diagnóstico, não do chute.
Esse raciocínio muda bastante a forma de orientar o paciente. Nem toda queimação é gastrite. Nem toda dor depois de comer vem do estômago.
O Dr. Andreas deixa claro que a abordagem inicial da queimação precisa olhar o contexto do sintoma, a rotina, os hábitos alimentares e, quando necessário, exames como endoscopia e ultrassonografia.
Antes de pensar no cardápio, vale entender o sintoma
Quando o paciente chega dizendo que está com “gastrite”, o Dr. Andreas costuma dar um passo atrás.
Ele quer saber se a dor aparece em jejum, durante a alimentação, depois de comer ou se vem acompanhada de gosto ruim na boca, bolo na garganta, perda de peso, vômitos ou uso frequente de anti-inflamatórios.
Isso porque sintomas parecidos podem apontar para gastrite, refluxo, pedra na vesícula ou até algo mais importante, como uma lesão gástrica que merece investigação mais séria.
Esse ponto é importante também para a alimentação. Quando a pessoa começa a restringir tudo sem entender o próprio quadro, ela pode até sentir alívio temporário, mas continua sem clareza sobre a origem do problema.
Na prática do consultório, a dieta entra como parte do tratamento, não como substituta do diagnóstico.
O que costuma ajudar na dieta para gastrite
Quando o quadro realmente aponta para irritação gástrica, a alimentação mais simples costuma ajudar bastante. A lógica aqui não é criar uma dieta “perfeita”, e sim tirar agressão do estômago enquanto o tratamento faz efeito e o corpo volta a tolerar melhor as refeições.
Refeições menores e mais organizadas
Um dos ajustes que mais fazem diferença é reduzir o volume de cada refeição. Comer demais de uma vez costuma piorar a sensação de peso, estufamento e desconforto. Para muitos pacientes, fracionar melhor o dia já traz alívio real.
Preparações mais leves
Comida muito gordurosa, muito condimentada ou muito pesada tende a piorar o quadro. Em geral, entram melhor arroz, legumes cozidos, carnes magras, preparações assadas ou cozidas, frutas bem toleradas e refeições menos agressivas para o estômago.
Rotina mais previsível
Na visão do Dr. Andreas, não é só “o que comer”, mas também como a rotina está organizada.
Longos períodos em jejum seguidos de refeições grandes, comer correndo ou viver em um padrão de improviso alimentar tende a piorar bastante a experiência do paciente.
O que costuma piorar
Quando o estômago já está sensível, alguns hábitos aparecem com frequência entre os gatilhos do desconforto. A ideia não é transformar isso em terrorismo alimentar, mas entender o que normalmente pesa mais.
Anti-inflamatórios, álcool e cigarro
Esse trio entra forte na avaliação clínica. O próprio Dr. Andreas aponta que uso de anti-inflamatórios, cigarro e bebida alcoólica mudam bastante o raciocínio quando o paciente chega com queimação e dor no estômago.
Café em excesso e refeições pesadas
Nem todo paciente reage igual, mas café demais, fritura, gordura e refeições muito carregadas costumam piorar o sintoma em quem já está com o estômago irritado.
Comer sem observar o padrão do corpo
Esse ponto costuma passar batido. Há pacientes que sabem exatamente o que piora e continuam insistindo; outros cortam coisa demais sem necessidade.
O que o Dr. Andreas costuma buscar é uma leitura mais inteligente do sintoma: o que piora, quando piora e qual é a intensidade dessa resposta.
O que ele costuma investigar junto da dieta
A dieta não entra sozinha porque a gastrite, para ele, não é um nome que se dá apenas à queimação.
Quando o quadro pede, a investigação inclui principalmente endoscopia e ultrassom abdominal. Isso ajuda a separar o que é estômago do que pode ser refluxo, vesícula ou outra causa de dor abdominal alta.
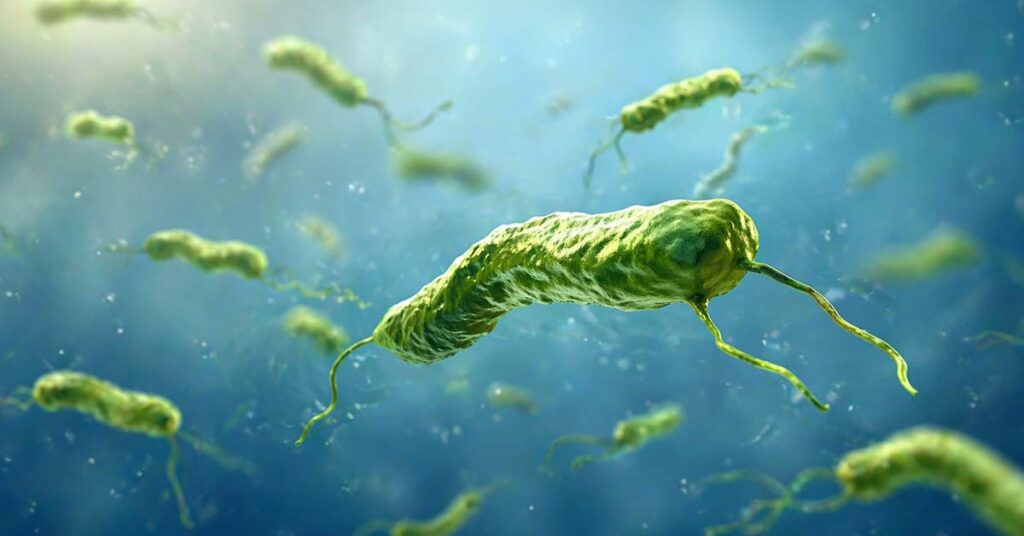
Outro ponto que aparece no alinhamento é a forma como ele enxerga o H. pylori. Em vez de tratar a bactéria como explicação automática para tudo, ele a coloca dentro de um contexto maior, junto de hábitos, rotina e padrão do sintoma.
Quando a alimentação não basta
Há pacientes que melhoram bastante com ajuste de dieta, medicação e reorganização da rotina.
Outros seguem com queimação, dor ou empachamento apesar de já terem cortado vários alimentos. Nesses casos, insistir só em restrição alimentar tende a desgastar mais do que ajudar.
Na prática do Dr. Andreas, quando a resposta clínica não vem como esperado, a conduta é aprofundar a investigação, e não simplesmente ampliar a lista do que o paciente “não pode comer”. I
sso combina com o eixo central do trabalho dele: explicar com clareza, não reduzir tudo a fórmulas prontas e tratar o problema a partir do que ele realmente é.
Perguntas frequentes sobre dieta para gastrite
Quem tem gastrite precisa cortar tudo o que gosta?
Não. Em geral, o melhor caminho é identificar o que realmente piora o sintoma e organizar uma alimentação mais leve enquanto o quadro é tratado.
Café é proibido?
Não de forma automática. Em muitos pacientes ele piora a queimação, principalmente em excesso, mas a tolerância varia.
Leite melhora gastrite?
Nem sempre. Pode dar sensação passageira de alívio, mas isso não significa controle do problema.
Dieta sozinha resolve?
Às vezes ajuda bastante, mas nem sempre basta. Quando os sintomas persistem, vale investigar melhor para confirmar se é gastrite mesmo e se não existe outra causa junto.
Melhorar a alimentação é parte do caminho, não o caminho inteiro
Quando o estômago começa a reclamar, a vontade de resolver tudo na base da dieta é compreensível.
Mas, na prática, o que costuma funcionar melhor é juntar duas coisas: alimentação mais inteligente e diagnóstico bem feito. É isso que evita tanto o exagero das restrições quanto o erro de chamar tudo de gastrite.Se você está convivendo com queimação, dor no estômago ou desconforto frequente depois de comer, agende sua consulta com o Dr. Andreas Koszka para entender se o quadro é mesmo gastrite e qual ajuste faz sentido para o seu caso.